Análise da função respiratória em músicos instrumentistas de sopro
Conteúdo do artigo principal
Resumo
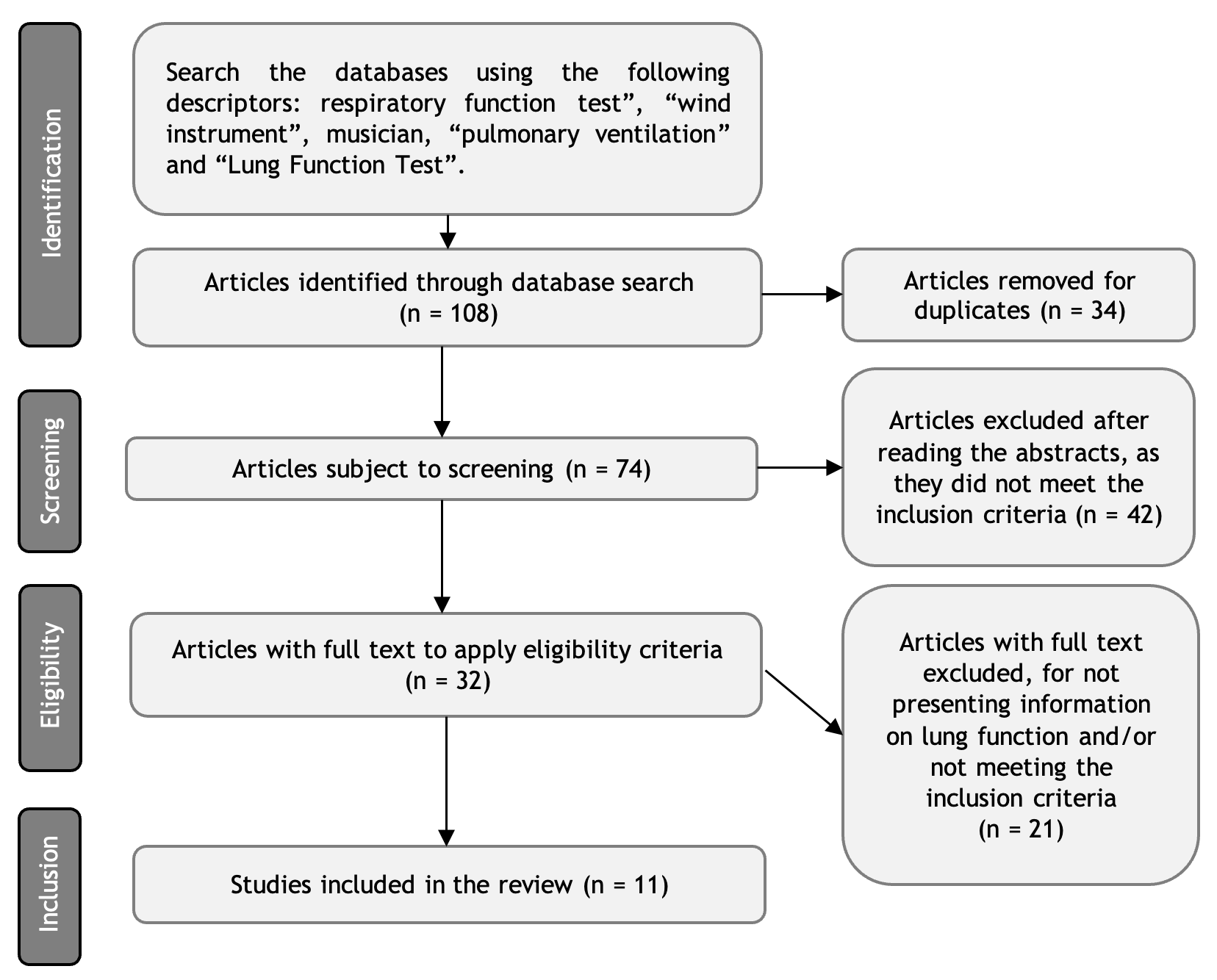
Objetivo: realizar uma revisão integrativa a respeito da função pulmonar e da força muscular respiratória nos músicos de instrumentos de sopro. A relação da função respiratória com a utilização de instrumentos musicais de sopro é uma área do conhecimento ainda pouco explorada. Métodos: Realizada a revisão bibliográfica nas bases de dados MEDLINE, Embase, Cochrane, PeDro, BVS, Scopus, Web of Science e SciELO, através da combinação das palavras-chave “respiratory function test”, “wind instrument”, musician, “pulmonary ventilation” e “Lung Function Test”. Resultados: Inicialmente foram encontrados 108 artigos, sendo que destes foram selecionados 11, totalizando 596 músicos instrumentistas de sopro, que fizeram parte dos grupos de estudo. Na maioria dos estudos os músicos apresentaram valores menores do volume expirado no primeiro segundo (VEF1) e da capacidade vital forçada (CVF) na espirometria que o grupo controle. No entanto, sem diferença quanto a relação VEF1/CVF. Assim como não há diferença na força muscular respiratória ou relação com doenças respiratórias. Conclusão: Os estudos atuais a respeito da consequência do instrumento de sopro em indivíduos não são capazes de evidenciar impactos positivos ou negativos na saúde respiratória desta população.
Detalhes do artigo
Os autores mantêm os direitos autorais e concedem ao HSJ o direito de primeira publicação. A partir de 2024, as publicações serão licenciadas sob a Attribution 4.0 International 
 , permitindo seu compartilhamento, reconhecendo a autoria e publicação inicial nesta revista.
, permitindo seu compartilhamento, reconhecendo a autoria e publicação inicial nesta revista.
Os autores estão autorizados a assumir contratos adicionais separadamente para distribuição não exclusiva da versão do trabalho publicada nesta revista (por exemplo, publicação em repositório institucional ou como capítulo de livro), com reconhecimento de autoria e publicação inicial nesta revista.
Os autores são incentivados a publicar e distribuir seu trabalho on-line (por exemplo, em repositórios institucionais ou em sua página pessoal) a qualquer momento após o processo editorial.
Além disso, o AUTOR fica informado e consente que o HSJ possa incorporar seu artigo em bases de dados e indexadores científicos existentes ou futuros, nas condições definidas por estes a cada momento, o que envolverá, pelo menos, a possibilidade de que os titulares de esses bancos de dados podem executar as seguintes ações no artigo.
Referências
Fuhrmann AG, Franklin PJ, Hall GL. Prolonged use of wind or brass instruments does not alter lung function in musicians. Respir Med. 2011;105(5):761-7. https://doi.org/10.1016/j.rmed.2011.01.017
Wolfe J. The acoustics of woodwind musical instruments. Acoust Today. 2018;14(1):50-6. Available from: https://bit.ly/3Pw7hI3
Lima JMA. Abrem-se as cortinas: O som da Orquestra e seus Instrumentos. Música na Educação Básica. 2017;4(4). Available from: https://bit.ly/3Pvn5uq
Wolfe J, Fletcher NH, Smith J. The Interactions Between Wind Instruments and their Players. Acta Acustica united with Acustica. 2015;101(2):211-23. https://doi.org/10.3813/AAA.918820
Ponce MC, Sankari A, Sharma S. Pulmonary Function Tests. 2022 Sep 3. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan–. PMID: 29493964.
Smith J, Kreisman H, Colacone A, Fox J, Wolkove N. Sensation of inspired volumes and pressures in professional wind instrument players. J Appl Physiol (1985). 1990;68(6):2380-3. https://doi.org/10.1152/jappl.1990.68.6.2380
Khuje PD, Hulke SM. Comparative study of pulmonary functions of clarinet and trumpet players. Res J Pharm Biol Chem Sci. 2012;3(2):746-51.
Antoniadou M, Michaelidis V, Tsara V. Lung function in wind instrument players. Pneumon [Internet]. 2012 [cited 7 Sep 2023];25(2):180-3. Available from: https://bit.ly/485RGpG
Marshall B, Levy S. Microbial contamination of musical wind instruments. Int J Environ Health Res. 2011;21(4):275-85. https://doi.org/10.1080/09603123.2010.550033
Deniz O, Savci S, Tozkoparan E, Ince DI, Ucar M, Ciftci F. Reduced pulmonary function in wind instrument players. Arch Med Res. 2006;37(4):506-10. https://doi.org/10.1016/j.arcmed.2005.09.015
Subramanian RK, Joshua SDR, Saikumar P, Marthandam LJ. Estimation of lung functions and risk of developing obstructive sleep apnoea in wind instrument players. Indian J Physiol. Pharmaco. 2018;62(1):59-65. https://doi.org/10.1007/s11818-015-0714-0
Studer L, Schumann DM, Stalder-Siebeneichler A, Tamm M, Stolz D. Does trumpet playing affect lung function? A case-control study. PLoS One. 2019;14(5):e0215781. https://doi.org/10.1371/journal.pone.0215781
Hahnengress ML, Böning D. Cardiopulmonary changes during clarinet playing. Eur J Appl Physiol. 2010;110(6):1199-208. https://doi.org/10.1007/s00421-010-1576-6
Brzęk A, Famuła A, Kowalczyk A, Plinta R. Efficiency of lung ventilation for people performing wind instruments. Med Pr. 2016;67(4):427-33. https://doi.org/10.13075/mp.5893.00398
Granell J, Granell J, Ruiz D, Tapias JA. El estudio de instrumentos de viento se asocia con un patrón obstructivo en la espirometría de adolescentes con buena capacidad de resistencia aeróbica. Aten Primaria. 2011;43(3):134-9. https://doi.org/10.1016/j.aprim.2010.03.013
Soria SS, Castello JR, García AV, García AC, Martínez AC. Expiratory flow in wind musicians, application to the consideration of distances against COVID-19. Invest Clin (Venezuela). 2021;62(1):16-27. https://doi.org/10.22209/IC.v62n1a02
Schorr-Lesnick B, Teirstein AS, Brown LK, Miller A. Pulmonary function in singers and wind-instrument players. Chest. 1985;88(2):201-5. https://doi.org/10.1378/chest.88.2.201
Fuhrmann A, Wijsman S, Weinstein P, Poulsen D, Franklin P. Asthma among musicians in Australia: is there a difference between wind/brass and other players?. Med Probl Perf Art. 2009; 24(4):170-4. https://doi.org/10.21091/mppa.2009.4034