Associação entre perda de peso e redução do uso de fármacos anti-hipertensivos, hipoglicemiantes, psicotrópicos e antidislipidêmicos em pacientes submetidos a cirurgia bariátrica
Conteúdo do artigo principal
Resumo
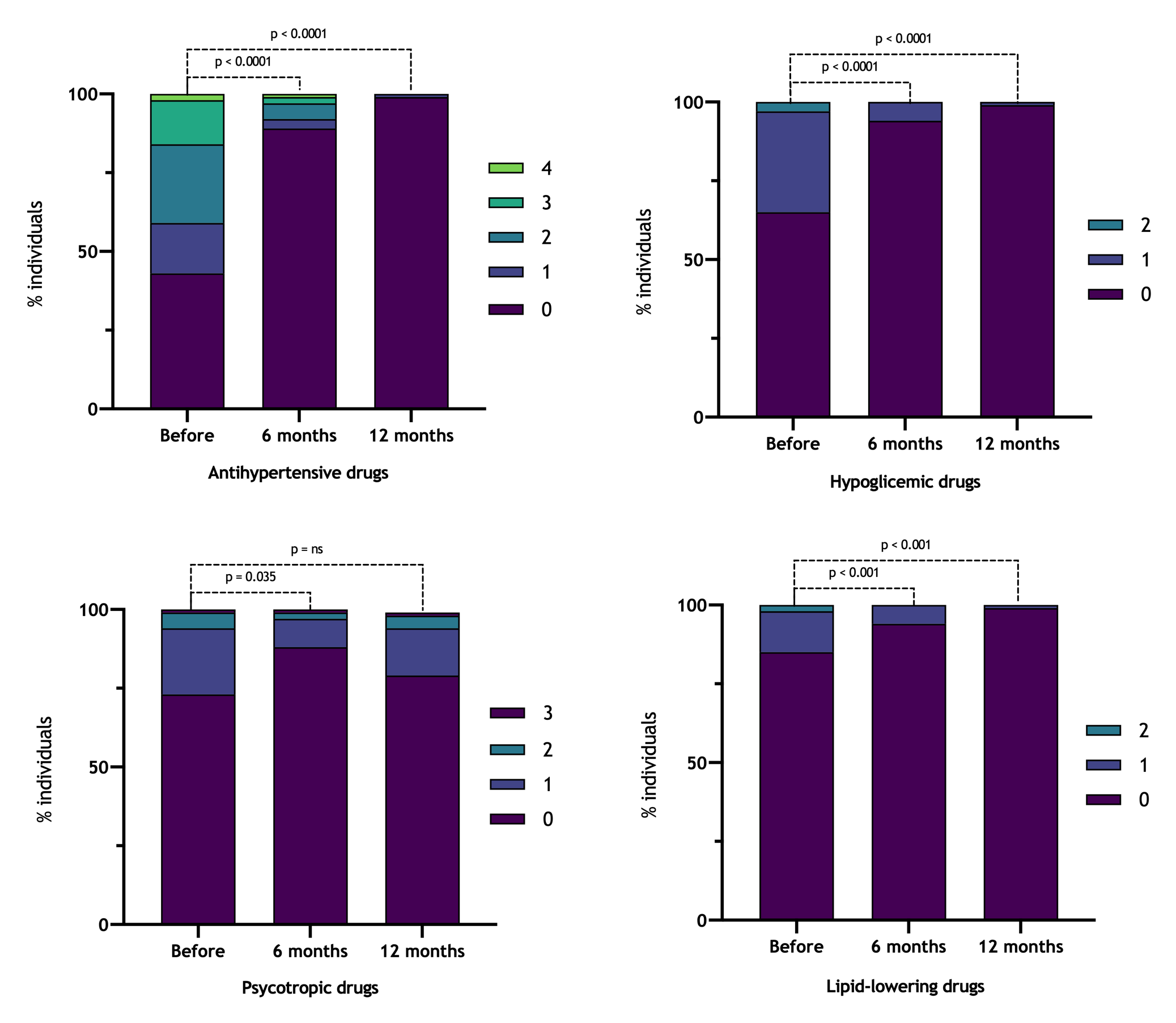
Objetivos: Analisar a redução de peso observada na cirurgia bariátrica (bypass gástrico em Y de Roux; BGYR) e do uso de medicamentos anti-hipertensivos, hipoglicemiantes, antidislipidêmicos e psicotrópicos, após 6 e 12 meses. Métodos: Estudo longitudinal, retrospectivo, em 100 pacientes adultos submetidos a BGYR de maio de 2015 a janeiro de 2019, por laparotomia ou videolaparoscopia. Foram anotados dados de idade, índice de massa corpórea (IMC) e quantidade de fármacos utilizados após 6 e 12 meses da cirurgia. Resultados: A média de idade foi de 39,7 ± 9,7 anos, e a maioria era do sexo feminino (n = 78). O IMC médio pré-operatório foi de 43,7 ± 5,1 kg/m2 e a redução média do IMC após 6 meses foi de 12,1 kg/m2 e de 14,9 kg/m2 após 12 meses. A redução no uso de anti-hipertensivos foi de 65,2% após 6 meses e de 96% após 12 meses. A redução em 6 meses dos hipoglicemiantes foi de 84,3% e em 12 meses de 98,3%. A redução média dos antidislipidêmicos foi de 86,7% em 6 meses e não houve registro de uso desta medicação após 12 meses. Os psicotrópicos apresentaram redução temporária de uso após 6 meses com retorno aos níveis próximos dos basais após 1 ano. Não foi observada correlação entre a variação do IMC e o uso de fármacos. Conclusões: houve redução significativa no uso de fármacos após 6 e 12 m, exceto pelos psicotrópicos. A redução do uso de fármacos não se correlacionou à redução do IMC.
Detalhes do artigo
Os autores mantêm os direitos autorais e concedem ao HSJ o direito de primeira publicação. A partir de 2024, as publicações serão licenciadas sob a Attribution 4.0 International 
 , permitindo seu compartilhamento, reconhecendo a autoria e publicação inicial nesta revista.
, permitindo seu compartilhamento, reconhecendo a autoria e publicação inicial nesta revista.
Os autores estão autorizados a assumir contratos adicionais separadamente para distribuição não exclusiva da versão do trabalho publicada nesta revista (por exemplo, publicação em repositório institucional ou como capítulo de livro), com reconhecimento de autoria e publicação inicial nesta revista.
Os autores são incentivados a publicar e distribuir seu trabalho on-line (por exemplo, em repositórios institucionais ou em sua página pessoal) a qualquer momento após o processo editorial.
Além disso, o AUTOR fica informado e consente que o HSJ possa incorporar seu artigo em bases de dados e indexadores científicos existentes ou futuros, nas condições definidas por estes a cada momento, o que envolverá, pelo menos, a possibilidade de que os titulares de esses bancos de dados podem executar as seguintes ações no artigo.
Referências
Cohen JB. Hypertension in obesity and the impact of weight loss. Curr Cardiol Rep. 2017;19(10):98. https://doi.org/10.1007/s11886-017-0912-4 PMid:28840500 PMCid:PMC5606235 DOI: https://doi.org/10.1007/s11886-017-0912-4
Costa ACC, Ivo ML, Cantero WB, Tognini JRF. Obesidade em pacientes candidatos a cirurgia bariátrica. Acta Paul Enferm. 2009;22(1):55-9. https://doi.org/10.1590/S0103-21002009000100009 DOI: https://doi.org/10.1590/S0103-21002009000100009
Benraouane F, Litwin SE. Reductions in cardiovascular risk after bariatric surgery. Curr Opin Cardiol. 2011;26(6):555-61. https://doi.org/10.1097/HCO.0b013e32834b7fc4 PMid:21934498 PMCid:PMC4070434 DOI: https://doi.org/10.1097/HCO.0b013e32834b7fc4
Singh P, Subramanian A, Adderley N, Gokhale K, Singhal R, Bellary S, et al. Impact of bariatric surgery on cardiovascular outcomes and mortality: a population‐based cohort study. Brit J Surg. 2020;107(4):432-42. https://doi.org/10.1002/bjs.11433 PMid:31965568 DOI: https://doi.org/10.1002/bjs.11433
Pontiroli AE, Ceriani V, Tagliabue E. Compared with controls, bariatric surgery prevents long-term mortality in persons with obesity only above median age of cohorts: a systematic review and meta-analysis. Obes Surg. 2020;30(7):2487-96. https://doi.org/10.1007/s11695-020-04530-3 PMid:32152843 DOI: https://doi.org/10.1007/s11695-020-04530-3
Hussain S, Khan MS, Jamali MC, Siddiqui AN, Gupta G, Hussain MS, et al. Impact of bariatric surgery in reducing macrovascular complications in severely obese T2DM patients. Obes Surg. 2021;1-8. [Epub ahead of print] https://doi.org/10.1007/s11695-020-05155-2 DOI: https://doi.org/10.1007/s11695-020-05155-2
Jabbour G, Salman A. Bariatric Surgery in adults with obesity: the impact on performance, metabolism, and health indices. Obes Surg. 2021;1-23. [Epub ahead of print] https://doi.org/10.1007/s11695-020-05182-z PMid:33454846 DOI: https://doi.org/10.1007/s11695-020-05182-z
English WJ, Spann MD, Aher CV, Williams DB. Cardiovascular risk reduction following metabolic and bariatric surgery. Ann Transl Medicine. 2020;8(S1):S12. https://doi.org/10.21037/atm.2020.01.88 PMid:32309416 PMCid:PMC7154333 DOI: https://doi.org/10.21037/atm.2020.01.88
Schiavon CA, Bersch-Ferreira AC, Santucci EV, Oliveira JD, Torreglosa CR, Bueno PT, et al. Effects of bariatric surgery in obese patients with hypertension. Circulation. 2018;137(11):1132-42. https://doi.org/10.1161/CIRCULATIONAHA.117.032130 PMid:29133606 PMCid:PMC5865494 DOI: https://doi.org/10.1161/CIRCULATIONAHA.117.032130
Rubino F, R'bibo SL, Genio F del, Mazumdar M, McGraw TE. Metabolic surgery: the role of the gastrointestinal tract in diabetes mellitus. Nat Rev Endocrinol. 2010;6(2):102-9. https://doi.org/10.1038/nrendo.2009.268 PMid:20098450 PMCid:PMC2999518 DOI: https://doi.org/10.1038/nrendo.2009.268
Elliott JP, Gray EL, Yu J, Kalarchian MA. Medication use among patients prior to bariatric surgery. Bariatr Surg Pract P. 2015;10(3):105-9. https://doi.org/10.1089/bari.2015.0006 PMid:26421247 PMCid:PMC4575522 DOI: https://doi.org/10.1089/bari.2015.0006
Segal JB, Clark JM, Shore AD, Dominici F, Magnuson T, Richards TM, et al. Prompt reduction in use of medications for comorbid conditions after bariatric surgery. Obes Surg. 2009;19(12):1646-56. https://doi.org/10.1007/s11695-009-9960-1 PMid:19763709 DOI: https://doi.org/10.1007/s11695-009-9960-1
Backes CF, Lopes E, Tetelbom A, Heineck I. Medication and nutritional supplement use before and after bariatric surgery. Sao Paulo Med J. 2016;134(6):491-500. https://doi.org/10.1590/1516-3180.2015.0241030516 PMid:27812597 DOI: https://doi.org/10.1590/1516-3180.2015.0241030516
Faul F, Erdfelder E, Lang A-G, Buchner A. G*Power 3: A flexible statistical power analysis program for the social, behavioral, and biomedical sciences. Behav Res Methods. 2007;39(2):175-91. https://doi.org/10.3758/BF03193146 PMid:17695343 DOI: https://doi.org/10.3758/BF03193146
Noria S, Grantcharov T. Biological effects of bariatric surgery on obesity-related comorbidities. Can J Surg. 2013;56(1):47-57. https://doi.org/10.1503/cjs.036111 PMid:23351555 PMCid:PMC3569476 DOI: https://doi.org/10.1503/cjs.036111
Puzziferri N, Roshek TB, Mayo HG, Gallagher R, Belle SH, Livingston EH. Long-term follow-up after bariatric surgery: a systematic review. JAMA. 2014;312(9):934-42. https://doi.org/10.1001/jama.2014.10706 PMid:25182102 PMCid:PMC4409000 DOI: https://doi.org/10.1001/jama.2014.10706
Nguyen NT, Ho HS, Mayer KL, Palmer L, Wolfe BM. Laparoscopic Roux-en-Y gastric bypass for morbid obesity. J Soc Laparoendosc Surg Soc Laparoendosc Surg. 1999;3(3):193-6.
Chaim EA, Ramos AC, Cazzo E. Mini-gastric bypass: description of the technique and preliminary results. Arq Bras Cir Dig. 2017;30(4):264-6. https://doi.org/10.1590/0102-6720201700040009 PMid:29340551 PMCid:PMC5793145 DOI: https://doi.org/10.1590/0102-6720201700040009
Mingrone G, Panunzi S, Gaetano AD, Guidone C, Iaconelli A, Leccesi L, et al. Bariatric surgery versus conventional medical therapy for type 2 diabetes. New Engl J Medicine. 2012;366(17):1577-85. https://doi.org/10.1056/NEJMoa1200111 PMid:22449317 DOI: https://doi.org/10.1056/NEJMoa1200111
Docherty NG, Roux CW. Improvements in the metabolic milieu following Roux‐en‐Y gastric bypass and the arrest of diabetic kidney disease. Exp Physiol. 2014;99(9):1146-53. https://doi.org/10.1113/expphysiol.2014.078790 PMid:25085842 DOI: https://doi.org/10.1113/expphysiol.2014.078790
Shah M, Pham A, Gershuni V, Mundi MS. Curing diabetes through bariatric surgery: evolution of our understanding. Curr Surg Reports. 2018;6(7):11. https://doi.org/10.1007/s40137-018-0209-6 DOI: https://doi.org/10.1007/s40137-018-0209-6
Affinati AH, Esfandiari NH, Oral EA, Kraftson AT. Bariatric surgery in the treatment of type 2 diabetes. Curr Diabetes Rep. 2019;19(12):156. https://doi.org/10.1007/s11892-019-1269-4 PMid:31802258 PMCid:PMC7522929 DOI: https://doi.org/10.1007/s11892-019-1269-4
Monteforte MJ, Turkelson CM. Bariatric surgery for morbid obesity. Obes Surg. 2000;10(5):391-401. https://doi.org/10.1381/096089200321594246 PMid:11054242 DOI: https://doi.org/10.1381/096089200321594246
Novais PFS, Junior IR, Leite CVS, Oliveira MRM. Evolução e classificação do peso corporal em relação aos resultados da cirurgia bariátrica: derivação gástrica em Y de Roux. Arq Bras Endocrinol Metab. 2010;54(3):303-10. https://doi.org/10.1590/S0004-27302010000300009 PMid:20520961 DOI: https://doi.org/10.1590/S0004-27302010000300009
Yska JP, Meer DH van der, Dreijer AR, Eilander W, Apers JA, Emous M, et al. Influence of bariatric surgery on the use of medication. Eur J Clin Pharmacol. 2016;72(2):203-9. https://doi.org/10.1007/s00228-015-1971-3 PMid:26525890 DOI: https://doi.org/10.1007/s00228-015-1971-3
Laar AW van de, Brauw LM de, Meesters EW. Relationships between type 2 diabetes remission after gastric bypass and different weight loss metrics: arguments against excess weight loss in metabolic surgery. Surg Obes Relat Dis. 2016;12(2):274-82. https://doi.org/10.1016/j.soard.2015.07.005 PMid:26476492 DOI: https://doi.org/10.1016/j.soard.2015.07.005
Yska JP, Linde S van der, Tapper VV, Apers JA, Emous M, Totté ER, et al. Influence of bariatric surgery on the use and pharmacokinetics of some major drug classes. Obes Surg. 2013;23(6):819-25. https://doi.org/10.1007/s11695-013-0882-6 PMid:23430479 DOI: https://doi.org/10.1007/s11695-013-0882-6
Cunningham JL, Merrell CC, Sarr M, Somers KJ, McAlpine D, Reese M, et al. Investigation of antidepressant medication usage after bariatric surgery. Obes Surg. 2012;22(4):530-5. https://doi.org/10.1007/s11695-011-0517-8 PMid:21901283 DOI: https://doi.org/10.1007/s11695-011-0517-8
Gill H, Kang S, Lee Y, Rosenblat JD, Brietzke E, Zuckerman H, et al. The Long-term effect of bariatric surgery on depression and anxiety. J Affect Disorders. 2018;246:886-94. https://doi.org/10.1016/j.jad.2018.12.113 PMid:30795495 DOI: https://doi.org/10.1016/j.jad.2018.12.113
Makary MA, Clark JM, Clarke JM, Shore AD, Magnuson TH, Richards T, et al. Medication utilization and annual health care costs in patients with type 2 diabetes mellitus before and after bariatric surgery. Arch Surg. 2010;145(8):726-31. https://doi.org/10.1001/archsurg.2010.150 PMid:20713923 DOI: https://doi.org/10.1001/archsurg.2010.150
Larsen AT, Højgaard B, Ibsen R, Kjellberg J. The socio-economic impact of bariatric surgery. Obes Surg. 2018;28(2):338-48. https://doi.org/10.1007/s11695-017-2834-z PMid:28735376 DOI: https://doi.org/10.1007/s11695-017-2834-z
Weiner JP, Goodwin SM, Chang H-Y, Bolen SD, Richards TM, Johns RA, et al. Impact of bariatric surgery on health care costs of obese persons: a 6-year follow-up of surgical and comparison cohorts using health plan data. JAMA Surg. 2013;148(6):555-61. https://doi.org/10.1001/jamasurg.2013.1504 PMid:23426865 DOI: https://doi.org/10.1001/jamasurg.2013.1504
Wu T, Wong SKH, Law BTT, Grieve E, Wu O, Tong DKH, et al. Bariatric surgery is expensive but improves co‐morbidity: 5‐year assessment of patients with obesity and type 2 diabetes. Brit J Surg. 2020; [Epub ahead of print]. https://doi.org/10.1002/bjs.11970 PMid: 32990329